Атопический дерматит — это мультифакториальное воспалительное заболевание кожи, в основе которого лежат генетическая предрасположенность, нарушение барьерной функции эпидермиса и дисрегуляция иммунного ответа, что определяет необходимость длительного, поэтапного и междисциплинарного подхода к лечению6.
Что такое атопический дерматит
Атопический дерматит определяется как хроническое иммуноопосредованное поражение кожных покровов, характеризующееся выраженным зудом, сухостью, эритематозно-папулезными высыпаниями и склонностью к рецидивированию, при этом клиническая картина вариабельна и зависит от возраста пациента, стадии процесса и индивидуальных особенностей2.
Причины появления атопического дерматита
Развитие заболевания обусловлено взаимодействием нескольких ключевых механизмов. Генетические факторы, в частности мутации в гене филаггрина, приводят к дефектам формирования рогового слоя и повышению проницаемости эпидермиса для внешних антигенов10.
Параллельно наблюдается иммунный дисбаланс с преобладанием ответа по типу Th2, что стимулирует продукцию провоспалительных цитокинов и иммуноглобулина Е, поддерживая хроническое воспаление11.
Дополнительно роль играют особенности микробиома кожи и кишечника, нарушения в которых могут модулировать активность иммунной системы и влиять на тяжесть течения7.
Гипотеза «изнутри — наружу»
Согласно данной концепции, первичным звеном патогенеза выступает системная иммунная дисрегуляция. Аллергическая сенсибилизация и активация воспалительных медиаторов происходят на уровне организма в целом, а кожные изменения рассматриваются как вторичное проявление этого процесса3.
В рамках такого подхода акцент в терапии делается на коррекции иммунного статуса и контроле системного воспаления.
Гипотеза «снаружи — внутрь»
Альтернативная модель предполагает, что исходным событием является нарушение целостности эпидермального барьера.
Дефекты рогового слоя, обусловленные генетически или вызванные внешними воздействиями, облегчают проникновение аллергенов, микроорганизмов и раздражающих веществ в глубокие слои кожи, что инициирует локальную воспалительную реакцию и последующую сенсибилизацию4. В связи с этим восстановление барьерной функции кожи считается одним из приоритетных направлений лечения5.
Обе гипотезы взаимно дополняют друг друга: в клинической практике наблюдается синергия иммунных и барьерных нарушений, что обосновывает необходимость комплексного терапевтического воздействия9.

«Современные данные свидетельствуют о том, что атопический дерматит — это не просто кожное заболевание, а системное состояние, требующее комплексной оценки, включая состояние микробиоты кишечника и иммунного статуса».
Колбина Мария Сергеевна
Редактор и медицинский эксперт, кандидат медицинских наук
Факторы, влияющие на развитие атопического дерматита
На манифестацию и дальнейшее течение заболевания воздействует совокупность внешних и внутренних обстоятельств. Климатические условия, в частности низкая влажность воздуха и резкие температурные перепады, способствуют усилению сухости кожных покровов и дестабилизации эпидермального барьера2.
Контакт с потенциальными раздражителями — средствами бытовой химии, синтетическими тканями, шерстью животных — способен провоцировать обострения за счет прямого повреждения рогового слоя.
Психоэмоциональное напряжение также занимает значимое место среди триггеров: стрессовые ситуации активируют нейроиммунные пути, усиливающие воспалительную реакцию и субъективное ощущение зуда11.
Особенности рациона, особенно в раннем детском возрасте, требуют взвешенного подхода: несвоевременное введение прикорма или необоснованные пищевые ограничения могут нарушить формирование иммунной толерантности3.
Отдельного внимания заслуживает состояние микробиоты кишечника и кожи. Дисбиотические изменения ассоциированы с поддержанием системного воспаления и могут снижать эффективность естественных защитных механизмов организма7. Этот аспект открывает возможности для включения модуляторов микробного баланса в комплексные схемы ведения пациентов.
Факторы риска атопического дерматита
Выявление лиц с повышенной вероятностью развития патологии позволяет своевременно начать профилактические мероприятия. К значимым предикторам относятся:
- Наследственная предрасположенность: наличие атопических заболеваний (бронхиальная астма, аллергический ринит, атопический дерматит) у близких родственников многократно увеличивает риск манифестации болезни у потомства2.
- Генетические вариации, затрагивающие структурные белки эпидермиса, в частности филаггрин, что ведет к нарушению целостности защитного барьера и повышению проницаемости для аллергенов10.
- Особенности вскармливания в раннем возрасте: отсутствие грудного молока или ранний переход на адаптированные смеси могут негативно влиять на становление иммунной системы и формирование толерантности3.
- Проживание в экологически неблагоприятных регионах с высоким уровнем загрязнения атмосферного воздуха, способствующим сенсибилизации организма11.
- Частые инфекционные эпизоды в раннем детстве, способные нарушить нормальное созревание иммунного ответа и повысить восприимчивость к аллергенам6.
Ранняя идентификация пациентов из групп риска дает возможность инициировать превентивные вмешательства до развертывания полной клинической картины, что улучшает долгосрочный прогноз и снижает тяжесть течения заболевания.
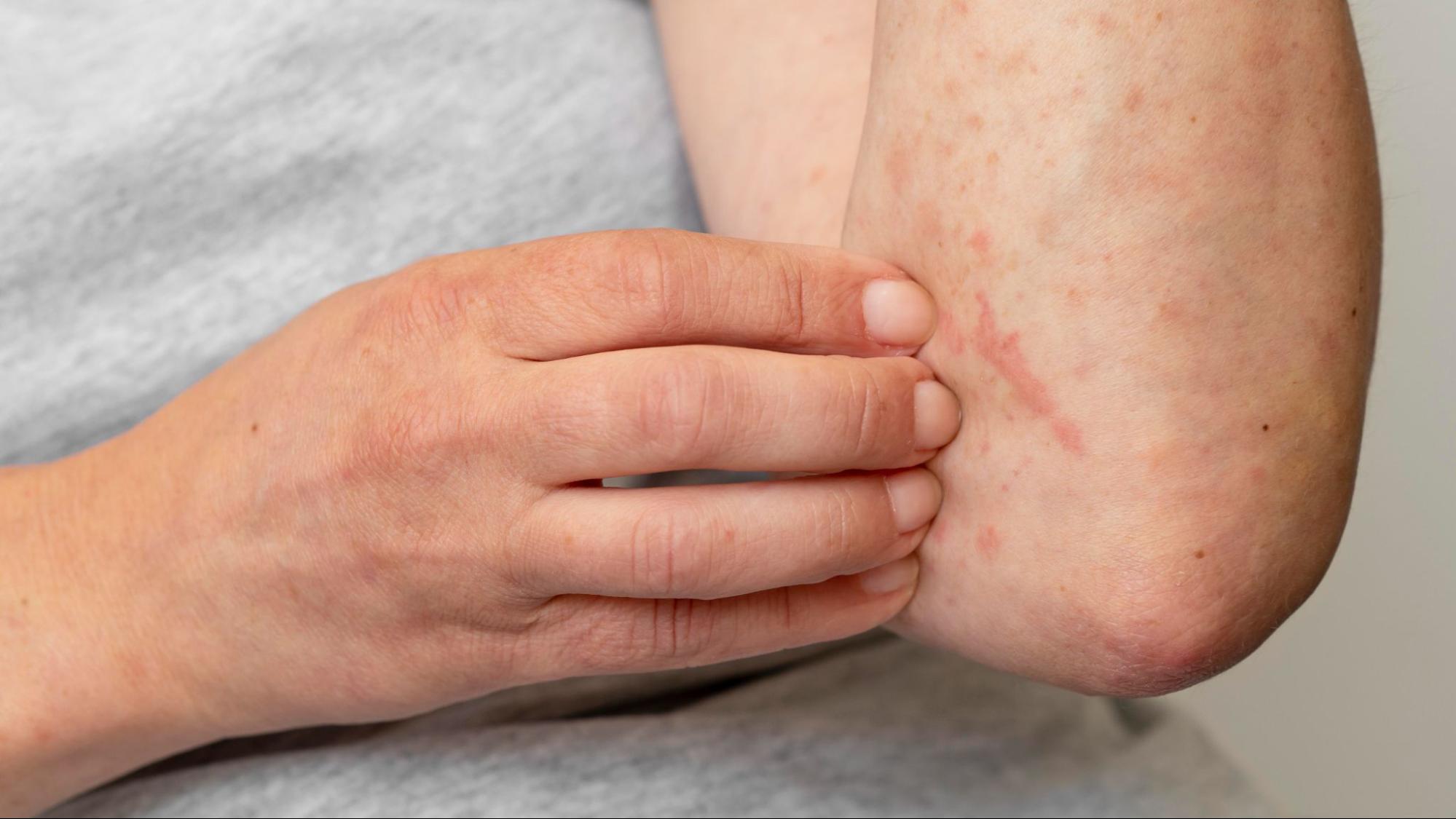
Симптомы атопического дерматита
Клиническая картина заболевания отличается полиморфизмом и зависит от возрастной категории пациента, фазы процесса и индивидуальных особенностей. Универсальными признаками для всех групп больных служат интенсивный кожный зуд, выраженная сухость, эритематозные изменения и шелушение2. Зуд часто приобретает ночной характер, нарушая архитектуру сна и снижая качество жизни.

Симптомы атопического дерматита у младенцев
У детей первого года жизни проявления патологии чаще локализуются на лице (щеки, лоб), волосистой части головы и разгибательных поверхностях конечностей. Характерны явления экссудации, формирование эритематозных пятен с последующим образованием корочек, мацерация в области естественных складок6.
Младенцы часто демонстрируют беспокойство, нарушения сна и аппетита, обусловленные выраженным зудом и дискомфортом.
Симптомы атопического дерматита у детей 2–12 лет
В этой возрастной группе преобладают лихеноидные изменения кожных покровов: отмечается утолщение эпидермиса, усиление кожного рисунка, формирование папулезных и бляшечных элементов2.
Типичная локализация включает локтевые и подколенные сгибы, боковые поверхности шеи, область запястий и периорбитальную зону. Кожа сохраняет склонность к сухости и трещинообразованию, особенно в холодный сезон. Дети нередко расчесывают пораженные участки, что создает предпосылки для экскориаций и вторичного инфицирования.
Симптомы атопического дерматита у подростков и взрослых
У старших возрастных групп наблюдается тенденция к формированию ограниченных, но резистентных очагов лихенификации. Характерно поражение лица (веки, периоральная область), шеи, верхней части туловища и кистей11.
Отмечаются выраженный ихтиоз, поствоспалительная гиперпигментация, рецидивирующие трещины ладоней и подошв.
Персистирующий зуд может становиться причиной нарушений сна, повышенной тревожности и социальной дезадаптации, что требует комплексного подхода к ведению таких пациентов.
Классификация и стадии развития атопического дерматита
Для оптимизации терапевтического подхода в медицинской среде устоялась система классификации, базирующаяся на возрастных особенностях и динамике патологического процесса. Разделение на временные отрезки помогает предсказать характер течения болезни и заранее подготовить план ведения пациента:
- младенческая фаза (возрастной период до 2 лет);
- детская фаза (от 2 до 12 лет);
- взрослая фаза (старше 12 лет).
Каждому из указанных периодов присущи уникальные характеристики локализации очагов и морфологии элементов сыпи2.
Дополнительно специалисты оценивают степень интенсивности проявлений и текущую фазу заболевания. Это необходимо для выбора медикаментозной поддержки и определения частоты визитов к врачу.
- По тяжести течения: легкая, среднетяжелая и тяжелая формы.
- По стадиям активности: обострение, неполная ремиссия и полная ремиссия.
Оценка этих параметров определяется площадью вовлеченной поверхности, силой зуда и частотой рецидивов, что напрямую влияет на качество жизни. Грамотное определение текущего статуса позволяет вовремя менять тактику: купировать воспаление в активной фазе и поддерживать барьер в период затишья9.
Распространенность атопического дерматита
Атопический дерматит занимает лидирующие позиции в структуре воспалительных дерматозов детского возраста. Согласно данным клинических рекомендаций, распространенность среди детей в различных регионах Российской Федерации составляет до 20%, при этом в последние десятилетия фиксируется устойчивая тенденция к росту заболеваемости2.
Среди взрослого населения показатель ниже — порядка 2–8%, однако заболевание нередко сохраняется или впервые манифестирует и в зрелом возрасте, что требует длительного диспансерного наблюдения11.
Чем отличается атопический дерматит от других заболеваний кожи
Для точной верификации диагноза необходимо проводить дифференциацию атопического дерматита с иными дерматозами, имеющими схожие клинические проявления. Ниже приведена сравнительная характеристика ключевых признаков, помогающая в диагностическом поиске:
| Признак | Атопический дерматит | Контактный дерматит | Псориаз | Себорейный дерматит |
|---|---|---|---|---|
| Характер зуда | Интенсивный, персистирующий, усиливается в вечернее и ночное время | Умеренный, четко связан с экспозицией раздражителя | Слабый или отсутствует | Незначительный или умеренный |
| Типичная локализация | Лицо (у младенцев), сгибательные поверхности конечностей, шея | Зоны непосредственного контакта с аллергеном/ирритантом | Локти, колени, волосистая часть головы, крестец | Волосистая часть головы, лицо (Т-зона), складки |
| Состояние кожи | Ксероз, лихенификация, экскориации, трещины | Эритема, везикуляция, отек в острой фазе | Бляшки с серебристо-белыми чешуйками, феномен стеаринового пятна | Жирные желтоватые чешуйки, эритема с четкими границами |
| Связь с атопией | Часто, повышенный уровень общего и специфических IgE | Прямая причинно-следственная связь с контактным фактором | Не характерна | Не характерна |
| Течение | Хроническое, рецидивирующее, с сезонными обострениями | Острое или подострое, регрессирует после элиминации триггера | Хроническое, волнообразное | Хроническое, с обострениями в холодное время года |
Данная таблица носит справочный характер: окончательный диагноз устанавливает врач на основании комплексного обследования, включающего сбор анамнеза, клинический осмотр и при необходимости — лабораторные тесты2.
Осложнения атопического дерматита
Нарушение барьерной функции эпидермиса и хроническое воспаление создают благоприятные условия для развития вторичных осложнений. Своевременная профилактика и адекватная терапия позволяют минимизировать эти риски и предотвратить утяжеление течения заболевания4.

Бактериальная инфекция
Наиболее часто встречается инфицирование золотистым стафилококком и пиогенным стрептококком. Клинически проявляется появлением гнойничковых элементов, мокнутия, желтых медовых корочек, может сопровождаться регионарным лимфаденитом и повышением температуры тела. Требует назначения антибактериальной терапии под контролем врача2.
Вирусная инфекция
Пациенты с атопическим дерматитом демонстрируют повышенную восприимчивость к вирусным инфекциям кожи, в частности к вирусу простого герпеса. Развитие герпетической экземы (экземы Капоши) представляет серьезную угрозу и требует неотложной госпитализации и специфической противовирусной терапии6.
Грибковая инфекция
Дисбиоз кожного покрова и длительное применение топических кортикостероидов могут способствовать активации грибковой флоры, чаще всего рода Candida или Malassezia. Проявляется усилением шелушения, зудом, появлением очагов с четкими границами и сателлитными элементами11.
Хронический конъюнктивит
У части пациентов, особенно с поражением кожи периорбитальной области, развивается хроническое воспаление конъюнктивы. Проявляется гиперемией, слезотечением, ощущением инородного тела в глазах. Требует совместного ведения дерматологом и офтальмологом8.
Осложнения младенческой фазы
У детей грудного возраста наиболее характерны явления мокнутия, присоединение бактериальной флоры, нарушения сна и питания из-за выраженного зуда. Важна своевременная инициация базового ухода и контроль расчесывания для предотвращения вторичного инфицирования2.
Осложнения детской фазы
У детей дошкольного и младшего школьного возраста частыми осложнениями становятся лихенификация, экскориации, вторичное инфицирование, а также психоэмоциональные нарушения, связанные с хроническим зудом и видимыми изменениями кожи, что может влиять на социальную адаптацию3.
Осложнения взрослой фазы
У подростков и взрослых на первый план выходят хроническая лихенификация, поствоспалительная гипер- или гипопигментация, рецидивирующие трещины, а также снижение качества жизни из-за социального дискомфорта, нарушений сна и профессиональных ограничений12.
Раннее выявление признаков осложнений и их своевременная коррекция в рамках индивидуального плана лечения позволяют предотвратить прогрессирование заболевания и сохранить качество жизни пациента на приемлемом уровне.

«У взрослых пациентов с атопическим дерматитом важно оценивать не только кожные проявления, но и психоэмоциональный статус, поскольку хронический зуд и видимые дефекты кожи существенно влияют на качество жизни».
Колбина Мария Сергеевна
Редактор и медицинский эксперт, кандидат медицинских наук
Диагностика атопического дерматита
Верификация диагноза осуществляется преимущественно на основании клинических данных и детального сбора анамнеза. Инструментальные и лабораторные методики носят вспомогательный характер и применяются для уточнения аллергического статуса, оценки степени тяжести процесса, а также исключения иных дерматозов со схожей симптоматикой2.
Своевременная и точная диагностика позволяет выбрать оптимальную тактику ведения пациента и избежать необоснованного назначения лекарственных средств.
Диагностические критерии
Для постановки диагноза используются валидированные критерии, учитывающие комбинацию обязательных и дополнительных признаков. Их применение повышает точность диагностики, особенно в сложных или атипичных клинических ситуациях6.
Основные диагностические критерии
Ключевыми признаками, наличие которых необходимо для установления диагноза, являются:
- Кожный зуд, сохраняющийся даже при минимальных визуальных проявлениях заболевания2.
- Типичная морфология и локализация высыпаний: у детей раннего возраста — поражение лица и разгибательных поверхностей, у старших детей и взрослых — сгибательные зоны, шея, верхняя часть туловища2.
- Хроническое или рецидивирующее течение с чередованием периодов обострений и ремиссий6.
- Наличие атопии в личном или семейном анамнезе (бронхиальная астма, аллергический ринит, пищевая аллергия)3.
Сочетание перечисленных признаков с высокой вероятностью указывает на атопический дерматит, однако для подтверждения диагноза рекомендуется оценить и дополнительные параметры.
Дополнительные диагностические критерии
Вспомогательные признаки, которые часто сопровождают заболевание, но не являются обязательными для постановки диагноза:
- Ксероз (сухость) кожи, ихтиоз, гиперлинеарность ладоней и подошв10.
- Ранний дебют заболевания (в первые месяцы или годы жизни)2.
- Склонность к инфекционным поражениям кожи и рецидивирующим конъюнктивитам8.
- Повышенный уровень общего иммуноглобулина Е и/или положительные результаты кожных проб с аллергенами6.
- Фолликулярный гиперкератоз, белый дермографизм, складки Денье-Моргана11.
Наличие нескольких дополнительных критериев усиливает диагностическую уверенность, однако отсутствие этих признаков не исключает диагноз при наличии основных клинических проявлений.
Таким образом, дополнительные критерии служат важным ориентиром при дифференциальной диагностике и помогают уточнить индивидуальные особенности течения заболевания у конкретного пациента.
Лабораторные исследования
- Лабораторная диагностика при атопическом дерматите не является рутинной и назначается по индивидуальным показаниям.
- Определение уровня общего и специфических иммуноглобулинов Е помогает выявить сенсибилизацию к определенным аллергенам, однако нормальные показатели не опровергают диагноз2. Общий анализ крови может отражать эозинофилию в период обострения, что свидетельствует об аллергическом компоненте воспаления.
- При подозрении на вторичное инфицирование целесообразно проведение микробиологического исследования отделяемого из очагов поражения для подбора адекватной антибактериальной или противогрибковой терапии4.
- В отдельных случаях, при тяжелом или атипичном течении, может потребоваться консультация иммунолога и расширенное иммунологическое обследование.
- Интеграция лабораторных данных с клинической картиной позволяет получить более полное представление о патогенезе заболевания и персонализировать подход к лечению.
Дифференциальная диагностика
Атопический дерматит необходимо отличать от других заболеваний кожи со схожими клиническими проявлениями. Ошибочная диагностика может привести к неэффективному лечению и утяжелению состояния пациента6.
Дифференциальный поиск проводится в отношении себорейного дерматита, который чаще локализуется в зонах повышенной сальности и характеризуется жирными чешуйками; контактного дерматита, четко связанного с воздействием внешнего раздражителя; псориаза с типичными бляшками и серебристым шелушением; чесотки, при которой зуд усиливается ночью и выявляются парные ходы клеща11. Также важно исключить иммунодефицитные состояния, которые могут манифестировать упорными дерматитами.

Тщательный сбор анамнеза, оценка морфологии элементов, их локализации и динамики, а при необходимости — проведение аллергологического тестирования, позволяют с высокой точностью верифицировать диагноз и исключить иные патологии.
Колбина Мария Сергеевна
Редактор и медицинский эксперт, кандидат медицинских наук
Лечение атопического дерматита
Терапевтическая стратегия при атопическом дерматите базируется на принципах индивидуализации, этапности и комплексности воздействия. Ключевая цель лечения — достижение и поддержание клинической ремиссии, купирование зуда, восстановление барьерной функции эпидермиса и профилактика рецидивов2.
Подход к ведению пациента формируется с учетом возраста, тяжести течения, локализации поражений и наличия сопутствующих патологий.
Важным компонентом успешной терапии является обучение пациента и его близких правилам базового ухода, методам управления триггерами и технике нанесения лекарственных препаратов. Такой образовательный элемент повышает приверженность лечению и способствует улучшению долгосрочных результатов3.
Препараты, которые применяют при лечении атопического дерматита
Медикаментозная коррекция включает несколько групп средств, выбор которых определяется клинической ситуацией и стадией заболевания:
- Топические глюкокортикостероиды остаются препаратами первой линии для купирования обострений. Они эффективно подавляют воспалительную реакцию и снижают интенсивность зуда, однако требуют соблюдения режима применения и постепенной отмены для предотвращения синдрома отмены2.
- Топические ингибиторы кальциневрина применяются при легкой и среднетяжелой форме, а также в чувствительных зонах (лицо, складки). Они не вызывают атрофии кожи и могут использоваться в проактивном режиме для профилактики обострений9.
- Антигистаминные препараты назначают для контроля зуда, особенно при наличии сопутствующей аллергии. Предпочтение отдается средствам второго поколения с минимальным седативным эффектом6.
- Системная терапия рассматривается при тяжелом течении, резистентном к местным средствам. Назначение таких препаратов требует тщательного мониторинга и наблюдения специалиста11.
- Антимикробные средства (местные или системные) применяют при признаках вторичного инфицирования, подтвержденного клинически или лабораторно4.
Помимо прямого воздействия на кожные проявления, в комплексном подходе к лечению атопического дерматита все большее внимание уделяется системным факторам, в том числе состоянию кишечной микробиоты. В настоящее время доказана связь между дисбалансом микрофлоры кишечника и нарушением иммунной регуляции, лежащей в основе АтД. Изменения микробиоты могут влиять на проницаемость кишечного барьера, способствовать поддержанию хронического воспаления и усиливать кожные проявления заболевания8.
Дополнительно обсуждается роль оси «кишечник — кожа» и более широкой регуляторной системы «кишечник — мозг — иммунная система», через которую микробиота способна модулировать как локальные, так и системные воспалительные реакции. Это объясняет, почему коррекция микробного баланса рассматривается как один из вспомогательных подходов в терапии АтД5.
В таких случаях в качестве дополнительной поддержки могут использоваться синбиотики с изученным влиянием на иммунный ответ и барьерную функцию кишечника, например Нормобакт L1.
Подбор терапии должен осуществляться врачом с учетом баланса эффективности и безопасности, а также предпочтений пациента. Регулярная переоценка схемы лечения позволяет своевременно вносить коррективы и поддерживать стабильное состояние.
Таким образом, рациональная фармакотерапия в сочетании с немедикаментозными методами создает основу для успешного контроля заболевания и улучшения качества жизни пациента.
Уход за кожей при атопическом дерматите
Базовый уход за кожными покровами является фундаментом долгосрочного контроля заболевания и должен осуществляться ежедневно, независимо от стадии процесса. Правильно подобранные эмоленты восстанавливают липидный барьер, уменьшают трансэпидермальную потерю влаги и снижают чувствительность к внешним раздражителям5.
Ключевые принципы ухода включают:
- Использование мягких очищающих средств с нейтральным pH, без отдушек и агрессивных поверхностно-активных веществ, чтобы не усугублять сухость и раздражение5.
- Регулярное нанесение увлажняющих средств (не реже 2–3 раз в день), особенно после водных процедур, когда кожа наиболее восприимчива к увлажнению4.
- Предпочтение формам с окклюзионным эффектом (мази, плотные кремы) в холодное время года и более легким текстурам (лосьоны, эмульсии) в теплый период12.
- Избегание горячей воды, длительных ванн и механического трения, которые могут повредить эпидермальный барьер5.
Систематический уход не только улучшает состояние кожи, но и позволяет снизить потребность в лекарственных препаратах, делая течение заболевания более предсказуемым9. Важно подбирать средства индивидуально, учитывая переносимость, текстуру и удобство применения, чтобы обеспечить долгосрочную приверженность рекомендациям.
Интеграция базового ухода в повседневную практику пациента способствует укреплению защитных свойств кожи и создает благоприятные условия для достижения устойчивой ремиссии.
Профилактика атопического дерматита
Профилактические мероприятия при атопическом дерматите направлены на снижение риска манифестации заболевания у предрасположенных лиц и предотвращение рецидивов у пациентов с установленным диагнозом. Стратегия профилактики подразделяется на первичную и вторичную, каждая из которых имеет свои цели, задачи и инструменты реализации3.
Первичная профилактика
Первичная профилактика направлена на предотвращение первого эпизода заболевания у детей из группы риска. В ее основе лежит комплекс мер, влияющих на формирование иммунной системы и барьерных функций организма:
- поддержание физиологического течения беременности и родов, а также сохранение грудного вскармливания в первые месяцы жизни, поскольку грудное молоко способствует формированию здоровой микробиоты и развитию иммунной толерантности3;
- своевременное введение прикорма без необоснованных ограничений (за исключением подтвержденной пищевой аллергии), что важно для правильного формирования иммунного ответа2;
- создание гипоаллергенной среды: регулярная влажная уборка, контроль влажности воздуха, ограничение контакта с табачным дымом и агрессивными химическими веществами11;
- ранний базовый уход за кожей у детей с отягощенным анамнезом: применение эмолентов с первых недель жизни способствует укреплению кожного барьера и снижению проникновения аллергенов5;
- поддержка формирования здоровой микробиоты кишечника как одного из факторов профилактики атопии.
В последние годы внимание уделяется также возможностям воздействия на микробиоту в пренатальном и раннем постнатальном периоде. Применение синбиотиков, содержащих Lactobacillus rhamnosus GG (LGG), у беременных с высоким риском аллергических заболеваний у новорожденного , а также у кормящих матерей может рассматриваться как один из подходов к снижению риска развития атопии у детей1.
Такой эффект связывают с влиянием LGG на формирование иммунной толерантности и модуляцию иммунного ответа у ребенка через микробиоту матери и раннюю колонизацию кишечника.
Комплексное соблюдение этих мер позволяет снизить вероятность дебюта атопического дерматита и уменьшить риск формирования «атопического марша» — последовательного развития аллергического ринита и бронхиальной астмы6.
Таким образом, раннее воздействие на ключевые звенья патогенеза — от барьерных функций до микробиоты — формирует основу для профилактики заболевания.
Вторичная профилактика
Вторичная профилактика направлена на предотвращение обострений у пациентов с уже установленным диагнозом. Ее основа — регулярный базовый уход за кожей и контроль триггерных факторов:
- ежедневное применение увлажняющих средств, в том числе в период ремиссии, для поддержания целостности кожного барьера и снижения реактивности эпидермиса5;
- избегание индивидуально значимых раздражителей: синтетических тканей, перегрева, стрессовых факторов и контакта с аллергенами, что помогает снизить риск рецидива12;
- использование проактивной терапии — нанесение противовоспалительных средств на ранее пораженные участки кожи 2 раза в неделю для продления ремиссии9;
- регулярное наблюдение у специалиста для своевременной коррекции терапии и оценки эффективности профилактических мер2.
Дополнительно в современных клинических рекомендациях рассматривается роль микробиоты кишечника в поддержании хронического воспаления при атопическом дерматите. В этом контексте обсуждается применение пробиотических штаммов, в частности Lactobacillus rhamnosus GG (LGG), как вспомогательного подхода для снижения частоты обострений и модуляции иммунного ответа.
Предполагается, что LGG способствует укреплению барьерной функции кишечника, снижению системного воспаления и формированию более устойчивой иммунной толерантности, что может отражаться на течении АтД и выраженности симптомов.
При этом назначение пробиотиков должно рассматриваться индивидуально — с учетом клинической картины, возраста пациента и сопутствующих факторов, и не заменяет базисную противовоспалительную терапию.
Систематическое соблюдение этих рекомендаций позволяет увеличить продолжительность ремиссии, снизить частоту обострений и улучшить качество жизни пациента. Интеграция профилактических мер в повседневную практику формирует устойчивый контроль над заболеванием и снижает потребность в более интенсивной медикаментозной терапии.
К какому врачу обращаться с атопическим дерматитом
Первичную диагностику и базовое ведение пациентов с атопическим дерматитом чаще всего осуществляют педиатр (у детей) или терапевт (у взрослых). При необходимости подключения узкопрофильной помощи рекомендуются консультации следующих специалистов:
- Дерматолог — для уточнения диагноза, подбора местной терапии, контроля кожных проявлений и оценки динамики заболевания2.
- Аллерголог-иммунолог — при подозрении на сопутствующую сенсибилизацию, для проведения аллергологического тестирования, оценки иммунного статуса и коррекции системной терапии6.
- Диетолог — при наличии пищевой аллергии или необходимости индивидуального подбора рациона с учетом нутритивных потребностей и ограничений3.
- Психолог или психотерапевт — при выраженных психоэмоциональных нарушениях, связанных с хроническим зудом, нарушениями сна и социальным дискомфортом8.
Мультидисциплинарный подход обеспечивает наиболее полное покрытие потребностей пациента и повышает эффективность долгосрочного ведения заболевания7.
Координация действий между специалистами позволяет выстроить персонализированную стратегию лечения, учитывающую все аспекты состояния пациента.
Рекомендации от экспертов
На основе анализа клинических рекомендаций и экспертных мнений можно сформулировать ряд практических советов для пациентов и их близких:
- Начинайте базовый уход за кожей как можно раньше, особенно при наличии семейной предрасположенности к атопии, поскольку своевременное увлажнение способствует укреплению эпидермального барьера5.
- Не прерывайте использование эмолентов в период ремиссии — это основа профилактики обострений и поддержания стабильного состояния кожных покровов9.
- Используйте лекарственные препараты строго по назначению врача, соблюдая дозировки, кратность применения и длительность курса для достижения максимального эффекта2.
- Ведите дневник наблюдений: фиксируйте триггеры, реакцию на терапию и динамику симптомов — это поможет врачу корректировать лечение и персонализировать подход12.
- Обращайте внимание на общее состояние здоровья: поддержка микробиоты кишечника и контроль стресса могут положительно влиять на течение дерматита и улучшать прогноз7.
Регулярное следование этим рекомендациям способствует более стабильному течению заболевания, снижает частоту обострений и уменьшает потребность в интенсивной медикаментозной терапии.
Таким образом, информированность пациента и активное участие в процессе лечения становятся важными факторами успешного контроля над заболеванием.
Главное по теме
Краткое резюме ключевых положений статьи:
- Атопический дерматит — хроническое воспалительное заболевание кожи мультифакториальной природы, требующее длительного комплексного подхода к ведению пациента.
- Патогенез болезни обусловлен взаимодействием генетических факторов, нарушений кожного барьера и иммунного дисбаланса, что определяет необходимость двойного вектора терапии.
- Ранняя диагностика и своевременное начало базового ухода за кожей позволяют улучшить прогноз и снизить тяжесть течения заболевания.
- Терапия включает топические и системные препараты, выбор которых зависит от возраста, стадии и тяжести процесса, а также индивидуальных особенностей пациента.
- Профилактика обострений базируется на постоянном увлажнении кожи, контроле триггеров и проактивной тактике лечения, что позволяет продлевать периоды ремиссии.
- Мультидисциплинарное взаимодействие специалистов и обучение пациента — залог успешного долгосрочного контроля заболевания и сохранения качества жизни.
Эти тезисы отражают современные представления об атопическом дерматите и могут служить ориентиром для пациентов и медицинских специалистов при построении индивидуальной стратегии ведения.
Нормобакт L для комплексной поддержки микрофлоры
В современной клинической практике все больше внимания уделяется взаимосвязи состояния кишечной микробиоты и кожных проявлений при атопическом дерматите. Дисбиотические изменения могут поддерживать системное аллергическое воспаление, влиять на проницаемость кишечного барьера и нарушать формирование иммунной толерантности, что особенно важно при хроническом течении АтД7.
В этом контексте интерес представляет штамм Lactobacillus rhamnosus GG (LGG), входящий в состав Нормобакт L. Его эффекты при аллергических заболеваниях, включая атопический дерматит, достаточно хорошо изучены:
- снижает выраженность аллергического воспаления и способствует более контролируемому течению заболевания;
- модулирует иммунный ответ, способствуя формированию адекватной реакции на аллергены;
- ускоряет созревание кишечного барьера, в том числе у пациентов с аллергией на белки коровьего молока;
- способствует уменьшению зуда и снижению субъективных симптомов АтД;
- может снижать распространенность и интенсивность кожных проявлений;
- ассоциирован со снижением риска обострений атопического дерматита более чем на 52 % при регулярном применении.
Кроме того, согласно данным листка-вкладыша и клинических наблюдений, применение LGG у беременных и кормящих женщин из группы риска может способствовать снижению вероятности развития атопического дерматита у ребенка, что связывают с влиянием на формирование микробиоты и иммунной системы в раннем возрасте1.
У пациентов с уже установленным атопическим дерматитом LGG может рассматриваться как вспомогательный компонент комплексной терапии, направленный на профилактику обострений и уменьшение выраженности симптомов.
Нормобакт L, содержащий LGG в сочетании с пребиотиком, способствует поддержанию сбалансированной микробиоты кишечника и может использоваться как элемент дополнительной поддержки при АтД1.
Важно подчеркнуть, что применение синбиотиков не заменяет базисную терапию атопического дерматита и должно согласовываться с врачом. Индивидуальный подход к подбору терапии позволяет повысить эффективность лечения и добиться более стабильного контроля заболевания.
Регулярный уход за кожей, контроль триггерных факторов и использование дополнительных поддерживающих средств формируют основу для достижения устойчивой ремиссии и улучшения качества жизни пациента.